„Gewalt beginnt bereits dort, wo persönliche Grenzen unbewusst überschritten werden?“
Gewalt in der Pflege, eines der letzten Tabus in unserem professionellen Tun? Dabei reden wir so viel darüber… und das Tabu ist dabei nicht das Thema an sich, sondern wie wir darüber reden. In der Regel so, als ob es die anderen betrifft, nicht aber mich selbst.
Pflegekräfte wie Betreuungskräfte werden in der Gewaltspirale oft selbst Opfer von Gewalthandlungen. Dies trifft schon lange nicht nur noch die Einrichtungen der Psychiatrie.
Aufgrund der besonderen Lebenssituation, welche eine Pflege notwendig macht, beispielsweise bedingt durch eine somatische wie psychiatrische Krankheit, einen Unfall oder übermäßigen Einfluss von Alkohol, Medikamenten und Drogen, kann es zu gewaltvollen Konfliktsituationen kommen. Die Ursachen dafür können Ängste, das Gefühl der Unsicherheit und Hilflosigkeit aber auch Wahrnehmungsstörungen und der Verlust von Hemmungen sein.
Aggression richtet sich häufig gegen Mitarbeiter des pflege-therapeutischen Teams aber auch Mitklienten, Angehörige und Besucher können betroffen sein. Professionell und lösungsorientiert solche Situationen zu schlichten und zu beruhigen, gelingt nicht allein durch ein empathisches Wesen, wenn man selbst Teil dieses emotionalen Konflikts ist.
Ebenen, Strukturen und Formen der Gewalt in Pflegebeziehungen
Der wesentliche Unterschied zwischen Aggression und Gewalt besteht darin, dass eine Gewalthandlung gegenüber einer Aggression oft berechnend und kalt ausgeübt wird, während Aggressionen die Folge „heißer emotionaler Erregungen“ sind.
Richten sich Aggressionen ungehemmt und massiv gegen Menschen und Sachen, um ihnen bewusst Schmerz beziehungsweise Schaden zuzufügen, dann spricht man von Gewalt.
Was Gewalt ist, hängt von unserem subjektiven Empfinden ab und kann von einzelnen Personen sowie im Team ganz unterschiedlich wahrgenommen werden. Gesellschaftliche und kulturelle Normen spielen dabei eine große Rolle. Gewalt hat viele unterschiedliche Gesichter.
Gesellschaftliche Normen → sozial, → kulturell, → historisch und das Empfinden persönlicher Grenzüberschreitungen spielen eine wichtige Rolle bei der Beurteilung dessen, was als Gewalt empfunden wird.
Gewalt kann in Pflegebeziehungen auf ganz unterschiedlichen Ebenen und Formen auftreten und ist nicht immer sichtbar.
Vernachlässigung (48 % - 60 %), Finanzielle oder andere Ausnutzung (1 - 30 %), Emotionale oder psychische Gewalt (23 - 48 %), Unmittelbare körperliche Gewalt (12 - 26 %), Sexueller Missbrauch (1%), Medikamentenmissbrauch (↑)
Gewalt in der Pflege ist meist das Ergebnis einer Interaktion der Beteiligten unter Mitwirkung unterschiedlicher Faktoren. Eine Person kann gleichzeitig Opfer und Täter sein. Es kommt zur Gewaltspirale, und beide sind Opfer und Täter!
Beispiel: Frau Vogel erwartet von ihrem Pfleger, dass dieser das Frühstück pünktlich um 8:15 Uhr ins Zimmer bringt und schlägt zu, wenn dieses nicht Ihren Vorstellungen entspricht; Pfleger, total überfordert, <bestraft> sie, bringt kein Frühstück und so weiter... Das Leiden der Opfer – und Täter – findet in aller Stille statt.
Anhand aller bisherigen Gewalterfahrungen zeigt sich, dass Gewalt sowohl durch die Strukturen von Einrichtungen als auch von Personal zu Situationen und Handlungen kommen kann, die Klienten als gewaltvoll empfinden.
Strukturelle Gewalt geschieht überall dort, wo keine Person an dem, was letztlich als gewaltvoll empfunden wird, direkt beteiligt ist.
Beispiel: Schlechte Arbeitsorganisation, Starre Vorgaben in den Arbeitsabläufen, Personalmangel, Personalfehlplanung,
Hingegen bedeutet Personale Gewalt ein durch mehr oder weniger direkte (Gewalt-) Einwirkung von Personal gegen eine andere Person.
Beispiel: indem ein Klient schneller gehen soll, als ihm das schmerz- und angstfrei möglich ist; indem Klienten beschimpft werden, indem mit ihnen gesprochen wird wie mit Kindern, indem ihnen etwas vorenthalten wird, das ihnen Freude macht, und so weiter.
Nährboden und Auslöser für Gewalt und Aggression in Pflegeinstitutionen
Sowohl beim Personal wie auch beim Klienten gibt es Ursachen die Gewalt begünstigen und Auslöser die das Fass zum Überlaufen bringen.
Schwelende und belastende Teamkonflikte, hohe Verantwortung, mangelnde Wertschätzung und Qualifikation dient beim Personal als Nährboden von Gewalt. Wenn dann mehrere Anforderungen, gleichzeitig zu erfüllen sind, Überschreitet dies die eigene Belastungsgrenze → das Fass kommt zum Überlaufen.
Krankheitsbedingte Veränderungen im Gehirn, Kontrollverlust über Gefühle, fehlende Selbstbestimmung und das Fehlen von Bezugspersonen dient beim Klienten als Nährboden von Gewalt.
Vorenthalten oder aber Aufdrängen von Speisen und Getränken, Respektlose Sprache, Reden »über dem Kopf des Klienten«, sitzen lassen oder mobilisieren gegen den Willen des Klienten oder grenzüberschreitendes Eindringen in die Intimsphäre bringen das Fass beim Klienten oft auch raptusartig zum Überlaufen.
Drohgebärden bis schwere Gewalt steht bei psychisch Erkrankten, fast ausschließlich in Zusammenhang einer subjektiv erlebten Bedrohung. Meist zeigen sich Aggression als Reaktion auf folgende Gefühle:
→ Aggression ist meist ein Mitteilungsversuch von unerfüllten Bedürfnissen.
Wie geht das Personal am besten mit der Gewalt um, wie das Team?
Wenn ein Teammitglied als etwas gewaltvoll empfindet, ist es auch Gewalt und vom gesamten Team ernstzunehmend. Wichtig ist, dass sich ein Team auf einen gemeinsamen Nenner zum Thema Gewalt einigen kann und dabei fortlaufend unterstützt wird. „Was bedeutet für uns Gewalt und wie wollen wir gemeinsam damit umgehen? Wie unterstützen wir uns und was trage ich persönlich dazu bei?“
Das gesamte Team hat mit Unterstützung der Leitungskräfte die Verantwortung gewaltauslösende Faktoren in ihrem eigenen Umfeld regelmäßig zu eruieren und zu diskutieren.
Was kann ich an mir persönlich verändern?
- Kann ich meine eigenen Verhaltensweisen gegenüber Klienten verändern?
- Kann man räumlich-organisatorische Veränderungen schaffen?
- Was steht diesen Veränderungen entgegen?
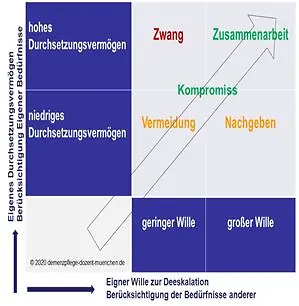
Das Wissen und Bewusstmachen der eigenen Bedürfnisse wie Durchsetzungsvermögen ist bei der Deeskalation ist gleichermaßen wichtig wie der Eigene Wille zur Deeskalation und Berücksichtigung der Klientenbedürfnisse.
Körpersprache & Kommunikation
Wir alle senden Botschaften aus, deren Wahrnehmung bis zu 90 % von Gefühlen bestimmt ist. Sobald zwei Personen einander wahrnehmen, kommunizieren sie miteinander, da dann, jedes Verhalten kommunikativen Charakter hat. Wir kommunizieren also auch nonverbal und unbewusst.
Da Verhalten kein Gegenteil hat, man sich also nicht, nicht verhalten kann, ist es auch unmöglich, nicht zu kommunizieren. So nehmen wir bei der Kommunikation nur 7 % des Inhalts wahr, 38 % von der Stimme und 55 % der Körpersprache. Klienten testen aus, ob sich das Opfer physisch und psychisch eignet.
Bei einem bevorstehenden Angriff nimmt man 20 % bewusst wahr, 80 % sind Bauchgefühl.
Bauchgefühl ist wiederum Intuition, Erfahrung und Wissen. Wenn man Angst hat, hat das einen Grund.
Somit wird deutlich, dass es bei der Deeskalation keine Pauschallösungen gibt.
Vielmehr sollte man sich selbst-bezogen reflektieren und darüber im ständigen Teamaustausch sein.
Welcher Interventionstyp bin ich selbst? Wie gehe ich mit bestimmten (Gewalt) -situationen um und wie fühlt sich das an? Wie werde ich dann wahrgenommen?
Die eigene Körpersprache bewusst und selbstsicher einsetzen.
Eine „sichere Kommunikation“ zeigt sich entspannt, wach, aufmerksam, achtsam, orientiert, mit Blickkontakt und aufrechtstehend.
Weniger hilfreich und eskalierend ist eine eher „unsichere“ oder „dominante“ Kommunikation.
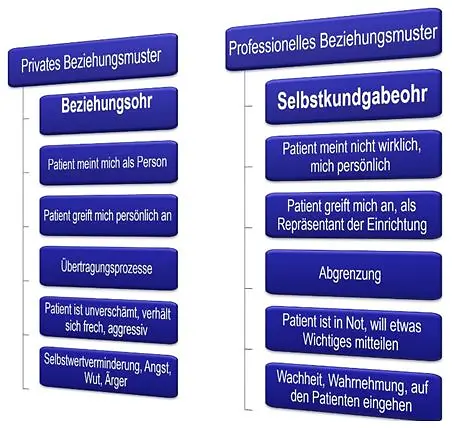
Ein dem Klienten gegenüber professionelles Beziehungsmuster führt auch zu einer professionellen Distanz, ohne die Nähe zu verlieren. Wir fühlen uns selbst nicht verletzt, gekränkt, verärgert oder gar wütend. Wir bleiben handlungsfähig und aufmerksam und einfühlsam.
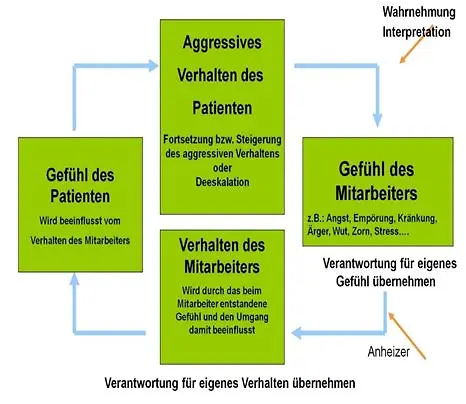
Der Eskalationskreislauf zeigt wie wichtig ein professionelles Beziehungsmuster beziehungsweise ein geschultes „Selbstkundgabeohr“ ist, um auf eine angespannte Situation deeskalierend einwirken zu können.
Zeigt man im direkten Kontakt ein stärker ausgeprägtes privates Beziehungsmuster (Beziehungsohr) gelingt es weniger Verantwortung für sein eigenes Verhalten zu übernehmen was aus persönlichen negativen Gefühlt entsteht.
„Beobachten, ohne zu bewerten, ist die höchste Form menschlicher Intelligenz.“ -Krishnamurti
Eigene kurzfristige Stressregularien kennen
Stellen Sie sich vor, Sie hätten einen „Beinah-Unfall“ auf der Autobahn. Dieser Schockzustand ist gut vergleichbar mit einer gegenwärtigen oder unmittelbar bevorstehenden Gewaltsituation.
In einer solch bedrohlichen Lage reagiert man je nach Interventionstyp mit den jeweiligen Automatismen (Verhaltensmuster), das Adrenalin steigt, Schocksymptome, Verkrampfen, Muskeltonus erhöht, Zielfokussierung, kein Denken, keine Atmung, zittrig und hellwach.
Machen Sie sich immer wieder bewusst welcher Typ Sie sind und mit welchen kurzfristigen Stressregularien (zum Beispiel Fokusveränderung, Atmen, Positive Selbstinstruktion, In Bewegung kommen) Sie welche Erfahrungen verbinden.
Fehlerkultur schaffen
Eine offene Team -und Fehlerkommunikation zeigt sich auch als die beste Gewaltprävention in Pflegeinstitutionen und sollte von den Führungskräften kontinuierlich gefordert und gefördert werden.
Personal schützen
Eigene Gewalterfahrungen sind meist mit massiver Verzweiflung verbunden oder können sogar zu Traumatisierungen führen. Daher gilt es, Gewalt und Aggression auf beiden Seiten zu verhindern. Die wichtigste Voraussetzung dafür, Gewalt zu verhindern, ist diese als solche zu erkennen und zu benennen.
Aggressivität und Gewalt sind Bestandteil menschlicher Ausdrucks- und Verhaltensweisen. Als "normal" dürfen Übergriffe aber nicht angesehen werden. Es liegt in der Verantwortung und Fürsorgepflicht des Arbeitgebers oder der Arbeitgeberin, Gefährdungen zu ermitteln und ihnen systematisch vorzubeugen.
Gewaltvorkommnisse sollten in einem Fehlerberichtssystem dargestellt werden und der Umgang mit dem Thema expliziter Bestandteil des Qualitätsmanagements sein.
Personal schulen, souverän in Gewaltsituationen zu reagieren
Mitarbeiter als TEAM schulen und im Umgang mit schwierigen Klientel sensibilisieren, um souveräner in einer solchen Situation agieren zu können. Hierzu zählt insbesondere die Hemmschwelle zu erhöhen, bei den Mitarbeitern durch regelmäßiges Wiederholen der Teamschulungen Verhaltensweisen zu automatisieren, sodass die entsprechende Pflegefachperson in der Situation nicht überrascht ist und besonnen reagieren kann.
Ist eine gewaltfreie Pflege überhaupt möglich?
Unter Vermeidbarer Gewalt versteht man Situationen, in denen ohne die Absicht besteht, Gewalt auszuüben, es doch dazu kommt, obwohl es vermeidbar wäre.
Diese sind meist auf persönliche Faktoren wie mangelnde Achtsamkeit, mangelnde Einfühlsamkeit und mangelndes Krankheitsverständnis zurückzuführen.
Unter der Unvermeidbaren Gewalt können zum Beispiel Missempfindungen bei der (unvermeidbaren) Mobilisierung, Ängste bei Desorientiertheit oder Verzweiflung über die eigene Abhängigkeit verstanden werden.
Beispiel: Der Klient hat sich vielleicht den ganzen Tag auf ein kleines Gespräch mit der Bezugsperson gefreut, diese muss aber ausgerechnet heute eilig weiter und hat keine Möglichkeit zur zeitlichen Flexibilität. Der Klient empfindet das als Vernachlässigung und wird im weiteren Tagesverlauf zunehmend aggressiv.
Ist gute (Beziehungs-) Pflege ambivalent? Ist es möglich, Klienten wertzuschätzen, sich ihnen auf professionelle Weise verbunden zu fühlen und bestmögliche Pflege leisten zu wollen, während zugleich auch Ärger, mitunter Wut oder Ablehnung empfunden werden kann? Ja, dies darf jedoch nicht als Zeichen mangelnder Eignung für den Pflegeberuf empfunden werden, sondern ist – mit Blick auf das, was in der Pflege mitunter geleistet wird nicht vermeidbar.
Wichtig hierbei ist allerdings, diese Empfindungen zuzulassen und bewusst mit ihnen umzugehen, und zwar, ohne dass der Klient dabei zu Schaden kommt.
Umso wichtiger ist es, auf alle Erlebnisse einzugehen und in jedem Fall sowohl schnelle als auch langfristig verfügbare Unterstützung sicherzustellen.
Deeskalation ist eine Arbeitsgrundhaltung und ebnet den Weg zur Herstellung eines Dialoges zur Konfliktlösung. Psychische oder physische Beeinträchtigungen wie Verletzungen werden vermieden.
Der Entstehung oder Steigerung von Gewalt und Aggressionen wird in einer gemeinsamen Haltung und einem präventiven Gewaltkonzept entgegengewirkt, wann und wo immer das möglich ist.
Gewalterfahrungen werden sich im Pflegealltag nie völlig ausschließen lassen. Aber mit passenden und ineinandergreifenden Deeskalations- und Schutzmaßnahmen kann man Gefährdungen und die damit verbundenen psychischen und physischen Belastungen deutlich reduzieren.